高純度氫氣吸入會讓血氧下降嗎?2026最新人體試驗談純氫吸入、血氧變化與氫氧合併設計的臨床意義
- Muting Functional Medicine

- 3月26日
- 讀畢需時 13 分鐘
已更新:2天前

近年來,氫分子(molecular hydrogen, H₂)在基礎研究、運動恢復與健康科技領域受到不少關注。自 2007 年提出氫分子可選擇性降低部分高反應性惡性自由基後,氫分子的抗氧化、抗發炎、缺血再灌流保護與代謝調節等議題,進入醫學研究視野。
不過,臨床上真正值得重視的,往往不是口號,而是條件。當我們討論「吸入氫氣」時,實際上討論的不是抽象概念,而是患者或使用者吸入了什麼組成的氣體、以什麼流量進入呼吸道、是否伴隨足夠氧氣、以及這些條件是否改變了氧合狀態。
最近一篇人體研究,正好直接碰觸了這個核心問題。一項隨機、雙盲、安慰劑對照吸入氫氣對血氧的交叉研究主題:Sixty-minute inhalation of molecular hydrogen decreases blood oxygen saturation but does not alter autonomic cardiac regulation at rest in healthy females: a randomized, double-blind, placebo-controlled crossover study,刊登於 Canadian Journal of Physiology and Pharmacology,DOI: 10.1139/cjpp-2025-0228;PMID: 41401441。

這篇研究的價值,不在於它替某一預設立場背書,而在於它提出了一個很臨床、也很實際的問題:高純度純氫(300cc/min供給量),在沒有額外補氧的條件下吸入,是否會影響血氧飽和度?
答案是:會,小幅下降;但在這篇研究設定下,尚未呈現作者本人認定的臨床顯著影響。但這個結果,對臨床人員、設備設計者與使用者都值得認真看待。
提示:市場上機器輸出氣量普遍認為,氫氣供給量150cc/min以下為較低劑量、500cc/min 以上為較高劑量,1000cc/min以上甚至更高效率供給為超高劑量。
目錄:
一、先看研究問題:它不是在談療效,而是在談吸入氫氣生理學
這篇試驗不是要回答「氫氣能不能治療某疾病」,也不是比較不同裝置的市場表現。它真正要回答的是兩個基礎問題:
60 分鐘高純度氫氣吸入(300cc/min供給量),是否改變血氧飽和度(SpO₂)?
若血氧有變化,心臟自律神經調控是否隨之改變?
這兩個問題很重要,因為它們比療效宣稱更前端。任何吸入型介入,第一件事都不是先問「有沒有神奇效果」,而是先問:這種吸入條件是否改變了基本呼吸生理?
尤其在吸入治療與醫療氣體領域,氧合安全性本來就是底線。如果輸入端氣體組成改變了吸入氧分壓(FiO₂),就可能影響肺泡氣體交換與周邊血氧讀值。這不是特殊理論,而是最基本的呼吸生理學。
二、研究設計:方法學相對嚴謹,但外推範圍有限
本研究納入 20 位健康、身體活動量高的年輕女性,平均年齡約 22.1 ± 1.6 歲,採用隨機、雙盲、安慰劑對照、交叉試驗設計。
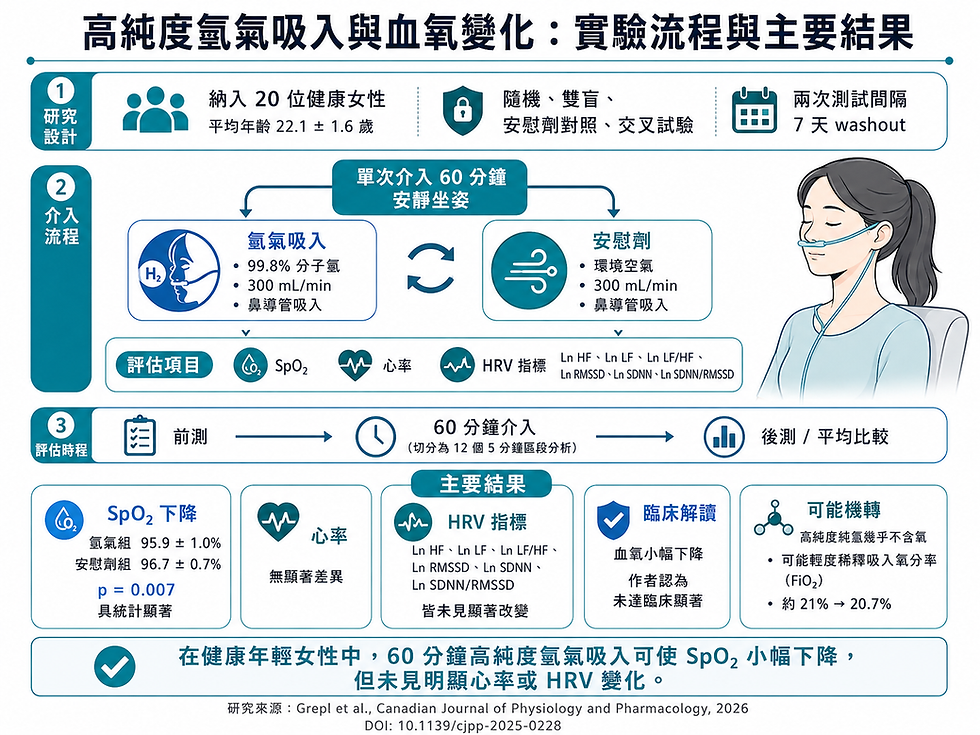
受試者分別接受兩次實驗條件:一次吸入氫分子,一次吸入 placebo,中間以 暫停 7 天 間隔(washout 洗脫期)。這樣的設計有幾個優點。
首先,交叉試驗可讓每位受試者部分扮演自己的對照,降低個體差異造成的干擾。其次,雙盲與安慰劑設計可減少主觀預期造成的偏差。再者,所有測試都在固定條件下進行,並將 60 分鐘監測資料切分成 12 個 5 分鐘區段分析,有助於提高時間序列判讀的一致性。
但同時,這篇研究也有明確限制。它研究的對象不是 COPD、心衰竭、肺纖維化、高齡者或睡眠呼吸障礙患者,而是年輕健康女性。這代表研究內部控制相對乾淨,但外推至病人族群時必須保守。所以,臨床上比較正確的態度是:這篇研究提供了可靠的生理訊號,但不是所有族群的最終答案。
三、方法學關鍵:受試者吸入的是幾乎純氫,而不是氫氧混合
如果只看標題,很多人會以為這篇在研究一般氫氣吸入。但真正影響解讀的,是方法段。
研究中使用的裝置,透過質子交換膜/膜電極組架構電解純化水產氫,輸出流量為 300 cc/min,外部檢測顯示氫氣純度為 99.8%。安慰劑組則以同樣流量輸送不含氫的環境空氣。氣體經鼻導管輸入,受試者在安靜坐姿下連續吸入 60 分鐘。這裡有三個臨床解讀必須抓住的重點:
這是高純度純氫。不是低濃度摻在空氣裡的氫,也不是伴隨額外氧氣的混合氣。
這是固定流量經鼻導管輸入。因此,它會直接影響鼻前庭與上呼吸道入口的局部吸入氣體組成。
這個條件下沒有額外補充氧氣。所以,若輸入氣體本身幾乎不含氧,就有可能對吸入氧分壓造成稀釋效應。
臨床上,這一點非常重要。因為它意味著這篇研究觀察到的血氧飽和度變化,不應簡化理解為「氫氣本身讓血氧下降」,而比較應理解為:在純氫供應、且無額外氧供給的給氣條件下,吸入端氧分率可能被輕度稀釋。
四、主要結果:SpO₂ 下降,但 HRV 未出現顯著改變
研究結果相當清楚。在60分鐘平均值比較下:
氫氣組 SpO₂:95.9 ± 1.0%
安慰劑組 SpO₂:96.7 ± 0.7%
差異約 0.8%
p = 0.007 (小於0.05 統計學上具有顯著效果)
結果也就是說明,SpO₂ 的確下降,而且統計上達顯著。

另一方面,作者同時評估了多項心率變異度(HRV)指標,包括:
Ln HF(高頻功率自然對數;副交感神經活性相關指標)
Ln LF(低頻功率自然對數;與交感、副交感混合調控相關)
Ln LF/HF(低頻/高頻比值自然對數;常作為自律神經平衡參考)
Ln RMSSD(相鄰正常心搏間期差平方均根自然對數;常用於反映副交感神經活性)
Ln SDNN(正常心搏間期標準差自然對數;反映整體心率變異性)
Ln SDNN/RMSSD(SDNN/RMSSD 比值自然對數;可作為整體變異與迷走神經調節的相對參考)
結果顯示,這些 心率變異度 指標都沒有顯著改變,心率本身也未見明顯差異。
這個結果值得仔細解讀。它代表這篇研究看到的是一個局部而一致的氧合訊號,而不是全面性的生理失衡。換句話說,在這個條件下,受試者的 SpO₂ 確實小幅下降,但尚未出現可被 HRV 明確捕捉的自主神經代償反應。(意味者受測者血氧下降,幾乎感受不到)
五、統計顯著與臨床顯著,不是同一件事
這篇論文最成熟的地方之一,是作者沒有把統計顯著直接誇大成臨床危險。從統計角度來看,SpO₂ 的差異是顯著的。但作者指出,脈搏血氧儀常以整數顯示,臨床上若要更有把握認定其具有顯著實際意義,通常會希望變化至少達 1% 左右。因此,本研究觀察到的 0.8% 下降,雖然真實存在,也具統計意義,但作者認為尚不足以直接視為臨床顯著危害。
這是一個非常值得臨床讀者記住的觀念。因為現在很多討論常犯兩種錯誤:一種是看到 p 值顯著,就立刻把它渲染成重大風險。另一種則是因為差異不大,就直接說這研究沒有意義。
這兩種解讀都太粗糙。
比較正確的說法應是:本研究證實,在特定純氫吸入條件下,SpO₂ 會出現小幅、可測得的下降;目前在健康年輕女性靜息狀態下,這個幅度尚未顯示明確臨床危害,但對更高流量、更長時間、或脆弱族群是否仍然如此,不能直接假設。這也是作者真正要提醒的地方。
六、機轉解釋:問題不在於氫「搶氧」,而在於純氫稀釋了吸入氧分壓
這篇研究最關鍵的臨床意義,其實來自作者對機轉的解釋。作者指出,在本研究條件下,受試者靜息通氣量約可估算為 7 L/min;當鼻導管持續輸入 300 mL/min、99.8% 純氫 時,吸入端氧的占比可能從環境空氣的約 21% 降至約 20.7%。
從數字上看,這只是小幅下降。但在呼吸生理上,這已足以解釋為何 SpO₂ 會出現穩定而一致的輕度下降。這裡必須特別強調:研究並不是說氫分子本身消耗了氧,或直接抑制氧運送。更合理的理解是:當幾乎不含氧的純氫被持續送入鼻腔,而沒有同步補充氧氣時,它會在吸入端造成輕度氧氣稀釋。
這個概念對臨床與設備工程都非常重要。因為它把問題的焦點,從「氫氣是不是好或不好」轉移到真正應該討論的地方:給氣設計是否合理,尤其是更大氣量的氫氣機供氣勢必稀釋更多的氧氣。
七、為什麼 HRV 沒有變?這反而讓研究更可信
有些人看到 SpO₂ 下降,會直覺認為心跳應該變快、交感神經應該升高。但本研究沒有觀察到這樣的結果。從臨床角度,這其實不難理解。
首先,0.8% 的 SpO₂ 下降幅度不大。它足以被統計抓到,但不一定足以在健康年輕受試者安靜坐姿的情境下,誘發穩定可量測的自主神經補償。
其次,研究場景本身非常平穩。沒有運動、沒有姿勢改變、沒有高海拔、沒有呼吸負荷,也沒有疾病造成的基礎氧合壓力。這種情境下,即使有輕度氧分率稀釋,生理系統也未必會立刻表現出明顯 HRV 變化。
因此,這篇研究的訊號其實很乾淨:它測到的是一個氧合端的小變化,而不是全身性的自主神經擾動。
這反而提升了研究的可信度。因為如果一篇樣本數不大的生理研究同時在很多指標都「顯著」,反而更讓人懷疑是否存在偶然波動或過度解讀。這篇不是。它只在最可能受影響的指標上,看到穩定變化。
八、這篇研究對臨床與設備設計真正重要的啟示:不能只看氫,要看整體吸入氣體組成
如果要用一句比較像臨床專欄的話來總結這篇研究,我會說:這不是一篇反對氫氣的研究,而是一篇提醒大家重新重視吸入生理學的研究。研究結果並不支持「氫氣危險」這種說法。但它同樣也不支持「只要純度高就一定更好」這種市場化簡化論述。
真正重要的,是以下這件事:吸入型介入的品質,從來不是只看單一成分濃度,而是看輸入端整體氣體組成是否合理。
如果輸入的是高純度純氫,卻沒有考慮氧氣背景,那就有可能在吸入端製造輕度吸入 氧氣濃度(FiO₂)稀釋。如果設備端能同步處理氧氣輸出,那理論上就更有機會避免這個問題。這也自然帶出下一個值得討論的重點:氫氧合併設計的重要性。
九、氫氧合併的價值:不是口號,而是生理邏輯更完整
在這篇研究中,作者使用的產氫架構本身就是基於質子交換膜水電解概念,也就是 PEM / PEMWE 類型技術。而 PEMWE 的基本特徵之一,就是水電解時本來就會同步產生氫氣與氧氣。換句話說,氧氣並不是額外附加的東西,而是系統本來就存在的另一端產物。
從設備工程與吸入生理角度看,這很有意義。因為如果本研究指出的問題,是「幾乎純氫在無補氧條件下造成吸入氧分率輕度稀釋」,那麼一個自然的改善方向就是:不要只送純氫,而要將同步產生的氧氣合理整合,形成氫氧合併輸出。
這樣的設計價值,在於它不是單純追求氫的數字更高,而是更在意使用者實際吸入的總氣體條件是否合理。這裡要說得很精準:目前這篇論文本身沒有直接測試氫氧合併裝置,也沒有直接證明氫氧合併一定提高 SpO₂。但它確實間接支持一件事:如果問題的來源是純氫造成的氧氣稀釋,那麼把氧端納入輸出設計,是合理而且符合生理學的修正方向。
十、現有臨床資料怎麼看氫氧混合?
除了這篇 2026 年純氫吸入研究,已有臨床試驗評估氫氧混合在疾病族群的應用。
其中一項多中心、隨機、雙盲、平行組試驗,納入 COPD 急性惡化患者,比較氫氧治療與氧氣治療的差異。結果顯示,氫氧組在症狀改善方面表現較佳,且整體安全性可接受;至於動脈血氣與非侵入性 SpO₂,兩組之間並未顯示顯著差異。DOI: 10.1186/s12931-021-01740-w;PMID: 33985501。
這項研究的臨床意義不在於證明「氫氧一定讓血氧上升」,而在於它至少提供一個方向:當氫不是以幾乎無氧的形式單獨輸入,而是處於含氧混合氣體條件下時,氧合表現並沒有出現像純氫研究那樣的稀釋性下降邏輯。
此外,美國哈佛醫學院臨床研究-健康成人長時間吸入的安全性研究也顯示,當氫氣以低濃度混在空氣中吸入時,未觀察到明確臨床安全問題。DOI: 10.1097/CCE.0000000000000543;PMID: 34651133。
臨床上,這些資料的合理整合方式是:
高純度純氫、無補氧:可能出現輕度 SpO₂ 下降。
含氧混合條件下的氫吸入:目前文獻未顯示相同型態的氧合惡化,部分疾病情境下甚至展現症狀改善潛力。
所以,對醫療或健康設備領域而言,真正值得重視的不是「純氫 vs 氫氧」的口水戰,而是:哪一種給氣設計更符合呼吸生理與風險控制原則。
十一、這篇研究的臨床限制:不能過度推論,但也不能忽視
這篇論文值得引用,但也必須誠實交代限制。
它只研究健康年輕女性。因此,結果不能直接外推到高齡者、肺病患者、心血管疾病患者,或神經退化疾病患者。
它只研究靜息狀態下 60 分鐘。若改成運動中、睡眠中、長時間吸入、不同鼻導管設計、不同總流量或不同呼吸型態,結果可能改變。
它的重點是氧合與 HRV 的急性生理反應,不是臨床療效終點。所以不能拿這篇來直接支持或否定疾病治療效果。
但即使如此,這篇研究仍然有其重要性。因為它至少提供了一個被直接量測到的事實:在特定純氫吸入條件下,SpO₂ 會下降。這件事本身,就足以讓設備設計與臨床使用更謹慎。
十二、結語:臨床上真正該問的,不是「氫好不好」,而是「怎麼吸才合理」
這篇最新人體研究帶給我們的,不是一個簡單的立場答案,而是一個更成熟的問題框架。它告訴我們:在99.8% 高純度純氫、300 mL/min、鼻導管、60 分鐘、無額外補氧的條件下,健康年輕女性的 SpO₂ 會小幅下降,但 HRV 並未顯示顯著改變。這個結果的合理解釋,不是氫氣「搶氧」,而是幾乎不含氧的純氫在吸入端產生了輕度 FiO₂ 稀釋效應。
因此,若從臨床與設備設計角度思考,這篇研究間接凸顯了一件事:氫氧合併的重要性,不只是技術選項,而是呼吸生理上的合理延伸。尤其在 PEMWE 架構下,氫與氧本就同步產生。真正成熟的設計思維,不應停留在「氫氣純度多高」,而應進一步追問:
使用者實際吸入的總氣體組成是什麼?
是否維持合理氧背景?
是否避免了純氫單獨輸入造成的氧分率稀釋?
對不同族群是否有足夠監測與風險評估?
醫學上,最怕的不是不知道答案,而是太早把答案講滿。就目前證據看,比較穩健的結論應該是:高純度純氫在無補氧條件下,可能使 SpO₂ 小幅下降;而將同步產生的氧氣納入輸出設計,形成氫氧合併,從吸入生理與安全邏輯上看,確實更值得重視。
FAQ:高純度氫氣吸入、血氧變化與氫氧合併設計
高純度氫氣吸入,真的會讓血氧下降嗎?
這篇最新人體研究的答案是:在特定條件下,會小幅下降。研究納入 20 位健康年輕女性,在靜息坐姿下,以鼻導管吸入 99.8% 純氫、300 mL/min、60 分鐘,結果顯示 SpO₂ 平均由 placebo 的 96.7 ± 0.7% 降至氫氣組的 95.9 ± 1.0%,差異具統計顯著。
這代表吸氫很危險、會造成缺氧嗎?
不能這樣直接下結論。作者在結論中明確指出,雖然 SpO₂ 的確有統計上顯著下降,但這個變化不應被視為臨床顯著;而且研究同時沒有觀察到明顯的自律神經心臟調控改變。
為什麼 SpO₂ 會下降?是氫氣把氧氣「搶走」了嗎?
不是。比較合理的解釋是:幾乎不含氧的純氫,經鼻導管送進鼻腔後,稀釋了原本吸入的環境空氣氧濃度。作者在討論中直接指出,本研究使用 99.8% 純氫、300 mL/min 經鼻導管輸入,因為純氫幾乎不含氧,所以會降低吸入氧分率(FiO₂),進而造成 SpO₂ 小幅下降。
研究有沒有看到心臟自律神經異常?
沒有顯著證據。研究分析了心率與多項 HRV 指標,包括 Ln HF、Ln LF、Ln LF/HF、Ln RMSSD、Ln SDNN、Ln SDNN/RMSSD。ANOVA 顯示,只有 SpO₂ 的 treatment factor 顯著(p = 0.007),心率與 HRV 指標都沒有顯著 treatment effect。
那這是否間接支持氫氧合併的重要性?
可以這樣理解,但要講得精準。因為這篇研究指出,SpO₂ 小幅下降的主因是純氫幾乎不含氧,稀釋了吸入氧分率;因此,若設備設計能把產氫過程中同步可用的氧氣合理整合進輸出,就有機會避免這類純氫單獨輸入造成的 FiO₂ 稀釋問題。不過,這篇論文本身沒有直接測試氫氧合併裝置,所以它是間接支持設計邏輯,不是直接證明「氫氧一定讓 SpO₂ 上升」。
這篇研究最值得臨床與設備端記住的是什麼?
最重要的不是一句「氫氣好不好」,而是:吸入設計不能只看氫,要看氧。
這篇研究的核心訊息可整理成三句話:
高純度純氫、無補氧條件下,SpO₂ 可能小幅下降。
這種下降在本研究中未達作者認定的臨床顯著,也未引起明顯 HRV 改變。
因此,設備設計若能兼顧氫與氧的整體輸出邏輯,會比單純追求高純度更有臨床意義。
參考文獻
Grepl P, Krejčí J, McKune A, Botek M. Sixty-minute inhalation of molecular hydrogen decreases blood oxygen saturation but does not alter autonomic cardiac regulation at rest in healthy females: a randomized, double-blind, placebo-controlled crossover study. Can J Physiol Pharmacol. 2026. DOI: 10.1139/cjpp-2025-0228; PMID: 41401441.
Ohsawa I, Ishikawa M, Takahashi K, et al. Hydrogen acts as a therapeutic antioxidant by selectively reducing cytotoxic oxygen radicals. Nat Med. 2007;13(6):688-694. DOI: 10.1038/nm1577; PMID: 17486089.
Zheng ZG, et al. Hydrogen/oxygen therapy for the treatment of an acute exacerbation of chronic obstructive pulmonary disease: results of a multicenter, randomized, double-blind, parallel-group controlled trial. Respir Res. 2021;22:149. DOI: 10.1186/s12931-021-01740-w; PMID: 33985501.
Cole AR, Sperotto F, DiNardo JA, et al. Safety of Prolonged Inhalation of Hydrogen Gas in Air in Healthy Adults. Crit Care Explor. 2021;3(10):e0543. DOI: 10.1097/CCE.0000000000000543; PMID: 34651133.





